Jeder, der hauptberuflich mit der Rettung von Menschenleben beschäftigt ist, darf sich hier also durchaus um Details kümmern - und zwar nicht nur der Intensiv- sondern bereits der Notfallmediziner. Nicht ohne Grund fand Rivers’ legendäre Studie zur „early goal-directed therapy“ nicht etwa auf der Intensivstation, sondern in der Notaufnahme statt.
Bei potentiell tödlichen Krankheiten muss es schnell gehen mit Diagnose und Behandlung. Für Herzinfarkt, Schlaganfall und Polytrauma sind die Algorithmen i.d.R. gut bekannt und etabliert; bei der Sepsis-Behandlung ist gefühlt noch Luft nach oben, was die Geschwindigkeit angeht.
In den letzten beiden Jahren konnten wir aus ARISE, PROMISE und PROCESS lernen, dass ein geeignetes Antibiotikum und eine Ladung geeigneter intravenöser Flüssigkeit die Basismaßnahmen der Wahl für den Patienten mit Sepsis sind.
Seit Februar 2016 gibt es neue Antworten auf die Fragen, was eine Sepsis ist und welche Kriterien zur Einteilung sinnvoll sind. Entstanden sind diese auf der dritten Konsensus-Konferenz der Society of Critical Care Medicine und der European Society of Intensive Care Medicine – daher die Bezeichnung Sepsis-3.
Wer froh war, alle SIRS-Kriterien auswendig zu kennen und zu wissen, was eine schwere Sepsis und was ein septischer Schock ist, wird SEPSIS-3 vielleicht mit gemischten Gefühlen gegenüberstehen, denn es gibt grundlegende Änderungen der Definitionen:
Sepsis ist eine lebensbedrohliche Organschädigung als Folge der Reaktion des Körpers auf eine Infektion. Wer das sinngemäß verinnerlicht, sollte im Patienten- und Angehörigengespräch nicht mehr auf das Wort „Blutvergiftung“ angewiesen sein, um sich verständlich zu machen.
Die SIRS-Kriterien spielen in der neuen Definition der Sepsis keine direkte Rolle mehr. Das heißt aber nicht, dass das SIRS abgeschafft ist, die Bedeutung für die Sepsis wurde aber neu bewertet. Zum einen können auch leichte oder banale Infektionen „SIRS-positiv“ sein, ohne lebensbedrohlich zu werden, zum anderen gibt es einen relevanten Anteil „SIRS-negativer“ Sepsisfälle.
Der neue Schwerpunkt liegt auf der Organschädigung, die über den Sepsis-related Organ Failure Assessment Score, kurz SOFA-Score abgebildet wird, bei dem Punkte für die Funktion von sechs Organsystemen vergeben werden. Wer gesund ist, landet bei null Punkten, je schlechter die Organfunktion, desto mehr Punkte.
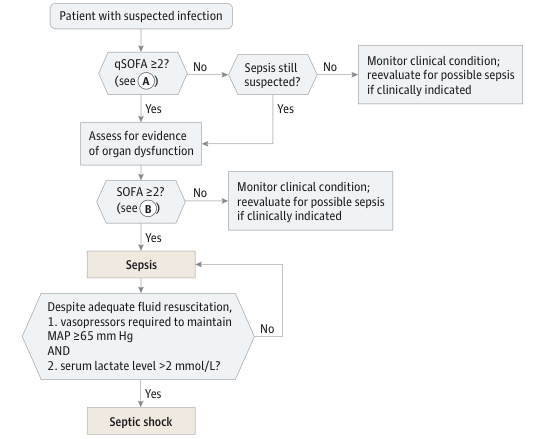
Von Sepsis spricht man bei einer akuten Verschlechterung des SOFA-Scores um mindestens zwei Punkte als Folge einer Infektion.
Da eine Organdysfunktion jetzt also von Anfang an Kriterium ist, wird die bisherige Kategorie „schwere Sepsis“ überflüssig und fällt weg.
Es bleibt die Kategorie „septischer Schock“: Hier müssen zusätzlich zur Sepsis eine anhaltende Hypotension mit nötiger Vasopressortherapie und Laktat >= 2 mmol/l trotz adäquater Flüssigkeitstherapie vorliegen.
Was es übrigens formal nie gegeben hat, auch wenn der Begriff noch so oft auf Intensivvisiten genannt wurde, ist der „schwere septische Schock“. Schlimmer als „septischer Schock“ ist nichts vorgesehen.
Punktezählen ist in Mode in der Medizin, mit Karten von Scoringsystemen lassen sich Kitteltaschen problemlos füllen, denn für das auswendige Zusammenrechnen ist die Sache häufig zu kompliziert. So wohl auch beim SOFA-Score. Glücklicherweise wurde gleich die schnelle und einfache Variante qSOFA (q für quick) entwickelt.
• Atemfrequenz größer 22/min
• veränderte Vigilanz
• systolischer Blutdruck kleiner gleich 100 mmHg:
Sind zwei dieser drei Punkte erfüllt, ist Obacht gefordert.
Präklinisch oder in der Notaufnahme soll qSOFA der Früherkennung dienen, um Patienten zu identifizieren, die im Rahmen einer Infektion eine erhöhte Wahrscheinlichkeit für ein schlechtes Outcome haben und deshalb umgehend weitere Diagnostik und Therapie benötigen.
Hier das vorgesehen Ablaufschema aus der Originalpublikation im Journal of the American Medical Association:


Also: SIRS und schwere Sepsis sind raus, die Organdysfunktion bekommt die Hauptaufmerksamkeit, neu im Spiel sind qSOFA (und SOFA)-Score.
Auf den ersten Blick sind das grundlegende Neuerungen, auf den zweiten Blick ist alles gar nicht so überraschend, wenn man sich von den Scores nicht verwirren lässt, sondern sie als Maßfür die Schwere der Erkrankung und die Gefährdung des Patienten sieht. Nicht zuletzt ist das Anliegen von Sepsis-3, durch eine einheitlich formulierte Definition Klarheit für Laien und Profis zu schaffen und durch aktualisierte Kriterien eine zügigere Diagnose und Therapie für gefährdete Patienten zu fördern.
Links:
http://jamanetwork.com/journals/jama/fullarticle/2492881
http://jamanetwork.com/journals/jama/fullarticle/2492876
http://jamanetwork.com/journals/jama/fullarticle/2492875
http://www.qsofa.org/